Pneumothorax
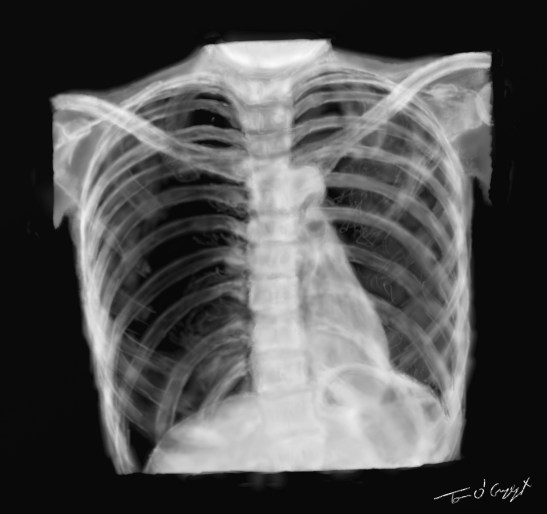
pneumothorax complet droit sous tension en radiographie du thorax, refoulement du médiastin vers la gauche
Le pneumothorax est l’accumulation pathologique d’air dans la plèvre entraînant a minima des symptômes douloureux ou gênant sur le plan respiratoire et au pire un syndrome de compression sur l’ensemble des organes thoraciques pouvant être fatal.
A l’etat physiologique la plèvre entoure chaque poumon et est constituée de 2 feuillets, l’un pariétal collé contre le bord interne de la paroi thoracique et un viscéral adhérent au poumon. Cet espace est quasiment virtuel, avec une pression négative, contenant à peines quelques millilitres de liquide assurant le glissement d’un feuillet sur l’autre au cours de la respiration. L’issue d’air au sein de cet espace, entraine une pression positive et donc un effet de compression directe sur le poumon adjacent qui a tendance à s’écraser.
La brèche d’air vient soit de l’extérieur : traumatismes ouverts du thorax (plaie par arme blanche, par arme à feu) ou fermés (fractures de côtes, volet costal), pneumothorax spontané primaire ou secondaire à une maladie du poumon avec séquestration d’air sous pleural, ou enfin d’origine iatrogène pouvant relever des 2 mécanismes précédents.
Sommaire
- Diagnostic
- Radiographie thoracique
- Echographie pulmonaire
- Traitement
- Présentations particulières
- Références
- Médias
Diagnostic
Signes cliniques
Les signes cliniques sont assez discrets pour les pneumothorax débutants, incomplets, souvent uniquement réduits à des signes fonctionnels : douleur thoracique latéralisée type pleurétique, augmentée par les mouvements respiratoires et la toux, dyspnée, inhibition de la respiration profonde.
Les signes de gravité décrivent la perte de la tolérance de l’épanchement et témoignent de la compression : tachycardie, distension des veines jugulaires, tachypnée et détresse respiratoire, malaise, immobilité d’un hémithorax. L’hypotension, les signes de choc obstructif, la déviation trachéale sont des signes de détresse majeure qui imposent l’exsufflation, car l’arrêt cardiaque n’est pas loin.
L’auscultation est asymétrique avec diminution du murmure vésiculaire côté atteint et parfois un souffle amphorique dans les grands pneumothorax. Les vibrations vocales sont abolies et la percussion retrouve un tympanisme. Ces signes sont difficile à mettre en évidence pour un PNO partiel, la douleur inhibant souvent la respiration, ce qui fait que déterminer avec précision l’asymétrie auscultatoire est malaisé surtout aux urgences où l’environnement est souvent bruyant (encore pire en préhospitalier).
La saturation en oxygène SaO2 est normale ou subnormale la plupart du temps sur un PNO chez un sujet sans antécédents, elle ne chute qu’en cas de PNO sous tension, et peut s’effondrer extrêmement rapidement.
Les examens biologiques n’ont pas d’intérêt dans ce contexte, y compris les gaz du sang sauf dans les pneumothorax secondaires mais après traitement du pneumothorax lui même.
Etiologies
- pneumothorax spontané primitif idiopathique : sujet fin longiligne marfanoïde, présence de bulles d’air sous pleural ou blebs voire d’emphysème qui se sont rompues, facteur de risque tabac, plongée, rôle des efforts à glotte fermée ? a priori pas prouvé
- traumatique (lacération pulmonaire, rupture trachéo-bronhique)
- compliquant une crise d’asthme, BPCO, emphysème, fibrose, maladie pulmonaire kystique (mucoviscidose)
- au cours des SDRA et infections respiratoires nécrosantes (abcès, tuberculose)
- iatrogène (ponction pleurale, cathétérisme veineux ventral, ventilation mécanique)
- pneumothorax cataménial associé à l’endométriose
Le pneumothorax spontané du sujet sain est perçu comme une maladie bénigne, mais il peut malgré tout évoluer vers un pneumothorax sous tension s’il est complet, et son taux de récidive est important de l’ordre de 30%.
Diagnostic différentiel
- Autre cause de douleur thoracique/dyspnée : embolie pulmonaire, syndrome coronarien, pneumopathie, pleurésie, bronchospasme et exacerbation de BPCO
- Hémopneumothorax et hydropneumothorax quand un volume de sang ou d’épanchement pleural est associé au PNO
- Tamponnade
- Bulle géante d’emphysème : a tension bulla mimicking pneumothorax
- Abcès du poumon, kyste hydatique
- Pneumomédiastin et emphysème médiastinal (peuvent être associés à un pneumothorax)
- Gastrothorax (rare) : Gastrothorax simulating acute tension pneumothorax
- Pneumopéricarde (rarrissime) : Pneumopericardium
- Radiographie prise non strictement de face, antécédent de mastectomie chez la femme
Imagerie
Radiographie thoracique
Simple et rapide à réaliser chez un malade valide, les signes doivent être lus sur un cliché de face en inspiration, cf Interprétation d’une radiographie en urgence – 2 – la plèvre.
Typiquement on peut voir une hyperclarté (donc une image noire) au-dessus du poumon, sans trame bronchovasculaire pulmonaire habituelle, et un liseré blanc fin correspondant au sommet du poumon décollé de la paroi thoracique à l’apex. Ce liseré peut être visible seulement au sommet ou être suivi latéralement jusqu’à la couple diaphragmatique, beaucoup plus rarement isolé à la base du poumon. Dans les pneumothorax complet, le poumon sous jacent se ratatine et sa trame parait plus marquée que le poumon controlatéral. D’ailleurs dans les épanchements difficile à voir c’est souvent une asymétrie de couleur entre les 2 poumons qui met la puce à l’oreille.
Dans les pneumothorax visibles on peut estimer en % le décollement pour guider les indications thérapeutiques via l’index de Light (mais complexe à utiliser en pratique). Le plus simple reste de mesurer le décollement latéral à hauteur du hile pulmonaire (seuil 2 cm) ou à l’apex (seuil 3 cm).
La radiographie peut être réalisée de face chez un malade en decubitus latéral, le malade reposant sur le côté sain. Cette technique n’est envisageable évidemment que chez un patient stable. La pratique du cliché en expiration autrefois réalisée pour majorer un petit pneumothorax non visible, est illogique et dangereuse. En cas de doute mieux vaut envisager une autre imagerie complémentaire.
Ceci est visible uniquement sur une radiographie de face prise debout, chez un malade couché le pneumothorax n’est plus au sommet mais antérieur au poumon et se superpose sur la radio avec le tissu pulmonaire rendant l’interprétation impossible, d’autant plus que les radiographies faites au brancard sont souvent de mauvaise qualité. On recherche alors des signes indirects évocateurs :
- transparence plus marquée de l’hémithorax suspect, asymétrie
- élargissement du cul de sac costo-diaphragmatique homolatérald (deep sulcus sign)
- aspect plus tranchant du médiastin, du diaphragme, du bord de la silhouette cardiaque du côté atteint
- visualisation du cul de sac costo diaphragmatique antérieur (double diaphragm sign)
- visualisation du bord inférieur du poumon collabé au-dessus du diaphragme
- dépression de la couple diaphragmatique du côté atteint

deep sulcus sign, sur une radiographie couché, avec profondeur marquée du cul-de-sac costo-diaphragmatique gauche où siège un petit pneumothorax
On voit parfois un emphysème sous-cutané, un pneumomédiastin selon l’étiologie du pneumothorax. Les signes du pneumothorax sous tension sont une asymétrie majeure et le refoulement du médiastin du côté opposé.

radiographie difficile d’interprétation au premier abord, doute sur un pneumothorax droit qui est en fait un pli graisseux
Echographie pulmonaire
De sémiologie hermétique au premier abord, le poumon n’étant pas échogène et interprétable aussi facilement que le foie par exemple, elle très sensible et finalement assez simple pour le diagnostic de pneumothorax. Elle a l’énorme avantage d’être non invasive, de pouvoir être réalisée au lit du malade, même (et surtout) instable et de pouvoir être répétée. Elle est intégrée à l’échographie d’urgence eFAST et utile chez les patient de réanimation.
Elle s’interprète sur 3 éléments : le glissement pleural (ou lung sliding), l’aspect en mode M et la présence d’un point poumon (lung point).
La sonde est appliquée sur la paroi antérieure chez un malade couché, dans les petits pneumothorax, et latéralement dans ceux suspectés de plus grand volume.
En mode B : absence de glissement pleural normal. Attention cependant l’absence de glissement pleural est possible dans d’autres affections pleuro-pulmonaires (atélectasie, emphysème). Perte des artefacts des lignes B verticales, visualisation plus importante des artefacts de lignes A horizontales
En mode M : absence de signe du bord de mer (seashore sign) remplacé par le signe de la stratosphère (ou du code barre, code barr sign)
Dans les 2 modes : visualisation d’un point poumon : passage d’une zone de PNO à une zone de plèvre normalement adhérente au poumon et la paroi thoracique : alternance au niveau de l’image de l’aspect pathologique et normal. Pathognomonique d’un pneumothorax.

échographie pleurale en mode M : 1/aspect normal seashore sign 2/stratosphere sign pneumothorax 3/point poumon
Scanner thoracique
Gold standard pour le pneumothorax notamment les PNO de diagnostic difficile, sur poumon pathologique qu’on veut évaluer, en cas de traumatisme thoracique, et pour évaluer l’efficacité du traitement dans certains cas. Examen assez irradiant et donc éviter la reproduction de l’examen.
Traitement
Moyens disponibles
Abstention thérapeutique, repos, supplémentation en oxygène avec hospitalisation. La plèvre est capable de résorber spontanément 1,25 % du volume d’air dans la cavité pleurale. L’oxygènothérapie à 10 l/min accélèrerait par 4 la résorption. Le patient peut éventuellement ne pas être hospitalisé mais doit être revu systématiquement à 48 h.
L’aspiration ou exsufflation à l’aiguille est une technique peu invasive utilisable pour le 1er épisode de pneumothorax spontané, se faisant au 2ème espace intercostal sur la ligne médio-claviculaire. C’est le même repère que pour l’exsufflation en urgence avec un gros cathéter intraveineux (ou un cathéter dédié) d’un pneumothorax sous tension. Il n’y aurait pas d’intérêt à l’utiliser au-delà de 50 ans. Le patient n’est pas obligatoirement hospitalisé mais doit être revu à 48 h.
Le drainage thoracique permet l’aspiration continue du pneumothorax au minimum par une valve anti retour de type Heimlich, au mieux par unité de drainage fermée typ Waterseal. La technique préférable est celle de la thoracostomie au doigt plutôt que l’insertion d’un drain-trocart de Joly, dans le 4ème ou 5ème espace intercostal sur la ligne axillaire moyenne, drain dirigé vers le haut. Le cathéter utilisé est court type queue de cochon (pigtail catheter) introduit par technique de Seldinger (comme pour le cathétérisme veineux central) ou un drain classique (fin 14 F pour un PNO spontané, > 20 F si traumatique ou iatrogène) et aspiration faible (< 20 cm H2O) pour éviter l’oedème pulmonaire a vacuo.
La chirurgie par thoracoscopie ou thoracotomie postéro-latérale plus rarement permet la résection des bulles ou blebs voire l’exérèse d’un segment pulmonaire, et également la pleurodèse chimique par talcage (tétracycline non utilisée en France) ou mécanique par abrasion pleurale pour éviter la récidive.
Indications
Il existe un manque de consensus clair dans la prise en charge thérapeutique des pneumothorax. Pour certains auteurs le pneumothorax spontané à son 1er épisode doit être exsufflé à l’aiguille (malgré le risque de récidive).
- pneumothorax < 15% (ou < 2 cm à hauteur du hile pulmonaire ou < 3 cm à l’apex) et asymptômatique : abstention (si maladie sous jacente : hospitalisation)
- < 15% et symptômatique (décollement sur toute la hauteur de la ligne axillaire) : exsufflation à l’aiguille
- > 15% : drainage thoracique
- échec d’exsufflation : drainage
- pneumothorax iatrogène : aspiration de préférence car la récidive est peu probable, et drainage en cas de symptômatologie importante
- pneumothorax traumatique : drainage sauf si < 15% surveillance en hospitalisation avec oxygène
- pneumothorax sous tension : exsufflation à l’aiguille immédiate (bien que certaines études tendent à montrer qu’il existe un taux d’échec non négligeable et que la voie latérale avec un gros cathéter est peut être plus simple)
- pneumothorax récidivant : envisager pleurodèse ou chirurgie de résection de blebs
- pneumothorax ouvert : couverture de la plaie soufflante, drainage axillaire, antibioprophylaxie, chirurgie après bilan si stable
Présentations particulières
Pneumothorax bilatéral
Pneumothorax sur poumon pathologique chronique
Pneumothorax sur poumon pathologique aigu
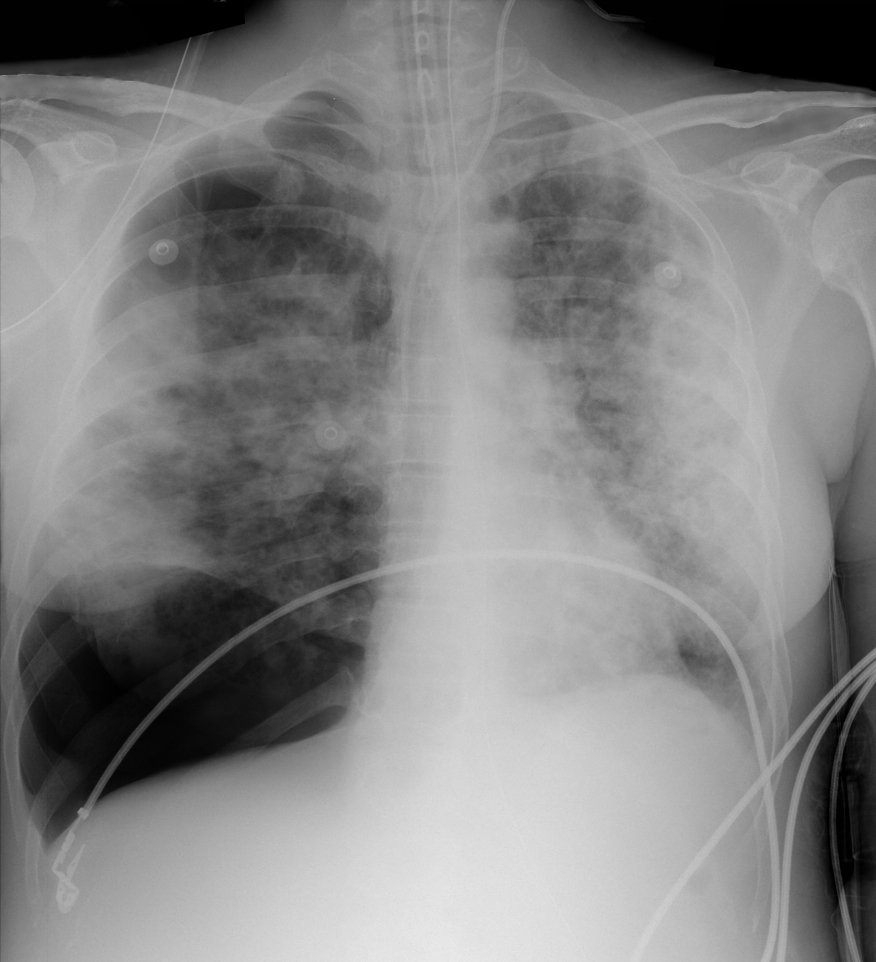
pneumothorax droit avec refoulement médiastinal au cours d’une pneumocystose chez un patient infecté par le VIH
Pneumothorax traumatique
Pneumothorax iatrogène
Pneumothorax sous tension
Hydropneumothorax
Références
Pneumothorax non traumatique, stratégie de prise en charge, SFMU
Marquette D, Pneumothorax spontané, présentation téléchargement direct
Conduite à tenir devant un pneumothorax spontané primitif, prepECN
Le pneumothorax, à qui de s’en occuper ? , Le médecin du Québec
Pneumothorax , Tension pneumothorax et Pneumothorax post central venous catheter Radiopaedia
Spontaneous tension pneumothorax , deep sulcus sign , an uncommon complication of a common procedure , traumatic tension pneumothorax causing heart rotation , pneumopericardium and pneumothorax , a tension bulla mimicking pneumothorax , Catamenial pneumothorax , Spontaneous pneumothorax on tuberous sclerosis , Reexpansion pulmonary edema after treatment of a pneumothorax , Barotrauma , NEJM Images in clinical medicine
Pneumothorax , imaging , bedside ultrasonography & restoring an air-free pleural space in pneumothorax , Medscape
EBM spontaneous pneumothorax, lectures and notes, Tension pneumothorax – time to change the old mantra? , LITFL
BTS guidelines for the management of spontaneous pneumothorax 2003 et Management of spontaneous pneumothorax: British Thoracic Society pleural disease guideline 2010, British thoracic society
Stop putting IV cannulae at 2nd ICS space for tension PTX , Emergency medicine Ireland
Lung ultrasound – Pneumothorax , ICEM teaching
Hydropneumothorax vs simple pneumothorax (pdf)
Pubmed sur le sujet est assez vaste, quelques articles en accès libre pour le côté anecdotique et l’iconographie :
Secondary spontaneous pneumothorax: a rare complication of pulmonary embolism
Pneumothorax secondaryto septic pulmonaryemboliin tricuspidendocarditis
Rapid detection of pneumothorax by ultrasonography in patients with multiple trauma
Recurrent pneumothorax: A rare complication of miliary tuberculosis
Occult pneumothorax, revisited
Pneumothorax after nasogastric tube insertion
Pulmonary Radiofrequency Ablation Complicated by Tension Pneumothorax
Fast-track management of pneumothorax in laparoscopic surgery
Tension Pneumothorax, Pneumoperitoneum, and Cervical Emphysema following a Diagnostic Colonoscopy
Principles of diagnosis and management of traumatic pneumothorax
Médias
Echographie du pneumothorax
Aspiration à l’aiguille
Thoracoscopie pour pneumothorax
https://twitter.com/bedsidesono/status/603177386339885056















 thoracotomie
thoracotomie thoracotomie
thoracotomie