Otite, otalgie, otorrhée et otorragie
L’otite, et même l’otalgie parce que toute douleur de l’oreille n’est pas forcément une otite moyenne aiguë n’est pas une urgence absolue, on en est tous conscients, mis à part certains nourrissons qui vont mal tolérer la fièvre sur une OMA, aucun patient ne fera un choc septique en 3 jours sur une otite. Chez l’adulte c’est même un peu fou finalement qu’il s’agisse d’un motif de consultation aux urgences. Quand on a beaucoup de boulot et que le consultant suivant vient pour une otalgie, c’est un peu pénible, on a envie de l’envoyer valser. C’est néanmoins un petit peu plus compliqué que ça.
Deux situations se distinguent :
- il s’agit d’une otalgie chez l’enfant. C’est un motif ultra fréquent de consultation aux urgences pédiatriques. Le fait que ce soit un enfant, et souvent un nourrisson rend plus légitime la consultation aux urgences surtout si l’enfant est très fébrile. Ce qui l’est moins c’est la surconsultation, c’est à dire 1er traitement chez le généraliste, mais inquiétude persistante et reconsultation, parfois en même pas 12 heures de temps.
- c’est un adulte. Théoriquement ce motif devrait pouvoir être géré entre le cabinet de médecine générale et celui d’ORL sur quelques jours grand maximum (ce qui n’est malheureusement pas toujours le cas) et donc ne devrait pas passer aux urgences. Mais ce motif n’est finalement pas plus débile qu’une consultation pour douleur thoracique atypique chez quelqu’un qui va très bien. Et les douleurs au niveau de l’oreille ne font généralement pas dans la dentelle, ça fait vraiment mal. N’oublions pas non plus qu’il n’existe aucune possibilité pour un patient ou ses proches de regarder l’état local et donc de savoir.
Le dernier problème de ces consultations pour ce syndrome douloureux, c’est un examen clinique hâtif voire bâclé et une prescription abusive d’antibiotiques, avec le risque de sélection bactérienne, que ce soit chez le généraliste et même pire aux urgences.
Au total, ce motif n’est pas aussi illégitime que ça, il ne requiert pas une science énorme ou un savoir-faire particulier et surtout il ne demande pas beaucoup de temps. Il peut donc faire partie des consultations en circuit court aux urgences (pas en nuit profonde, faut peut être pas pousser le bouchon non plus). Et finalement quelqu’un capable d’attendre plusieurs heures avant d’être vu pour ce motif, mérite sans doute qu’on lui accorde quelques minutes. Je préfère clairement un patient qui me remercie d’avoir regardé dans son oreille plutôt qu’un fumeur multistenté à l’observance hasardeuse qui fait venir le SMUR à domicile pour vérifier qu’il ne fait pas un n-ième infarctus.
Otite moyenne aiguë
Diagnostic
Le pic de fréquence touche les enfants entre 6 et 24 mois, lié à la fréquence des infections des voies aériennes supérieures, et notamment à une propagation via la trompe d’Eustache courte et béante à cet âge. De nombreuses OMA sont virales mais la surinfection bactérienne est fréquente, en général à 1 seul germe : Haemophilus influenzae, Streptococcus pneumoniae, Branhamella catarrhalis. Le staphylocoque doré ou Pseudomonas aeruginosa peuvent être retrouvés avant 3 mois.
- otalgie ou plus précisément otodynie
- otorrhée purulente ou mucopurulente
- signes généraux, fièvre et ses équivalents chez l’enfant en bas âge : changement de comportement, troubles du sommeil, voire signes digestifs
Trois stades d’évolution :
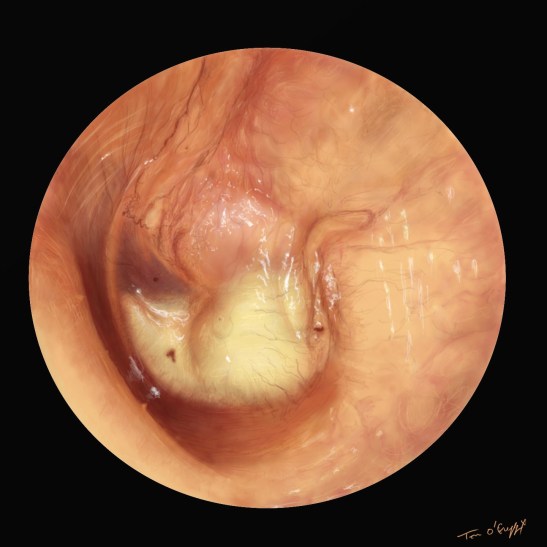
- congestive : tympan rouge vif ou rosé et disparition du triangle lumineux, reliefs ossiculaires respectés
- suppurée ou collectée : tympan bombant, disparition des reliefs ossiculaires
- perforée : tympan rouge et perforé avec otorrhée purulente
Néanmoins l’aspect otoscopique évocateur d’OMA sans signes fonctionnels ou généraux, est un tableau d’otite séromuqueuse.
L’atteinte bilatérale est fréquente chez le nourrisson. Le pneumocoque peut donner une fièvre et une otalgie intenses. Une conjonctivite associée évoque Haemophilus.
La simple visualisation d’un tympan congestif chez un jeune enfant ne signe pas l’OMA, notamment si l’hypervascularisation est concentrée autour du manche du marteau, ou des vaisseaux injectés en périphérique. La fièvre, les rhinopharyngites, les cris de l’enfant peuvent simuler cet aspect. Il faudra le revoir alors dans les 48h.
La récidive d’OMA fait rechercher des facteurs favorisants : tabagisme passif, séjour en crèche, carence martiale, reflux gastro-oesophagien, allergie, fente palatine, immunodépression …
Complications
La mastoïdite associe le tableau d’OMA à une aggravation des signes généraux et un oedème rétro-auriculaire qui efface le sillon et décolle le pavillon. On peut même parfois percevoir un abcès fluctuant. L’otoscopie montre une chute de la paroi postérieure du conduit et une voussure en pis de vache du tympan. L’hospitalisation est nécessaire avec parfois scanner du rocher voire cérébral pour rechercher l’extension intra-crânienne. La chirurgie traite l’abcès sous-périosté.
Des tableaux de mastoïdites subaiguës sont plus fréquents avec différentes antibiothérapies sans guérison complète, des altérations à l’otoscopie proche du précédent et persistance d’une otorrhée, mais pas de signes généraux. L’hospitalisation est généralement conseillée pour faire le bilan.
La labyrinthite otitique est plus souvent séreuse que suppurée, elle associe le tableau de l’OMA et des vertiges, nausées/vomissements voire une perte d’audition. Il peut exister un nystagmus.
La paralysie faciale post OMA est périphérique brutale et précoce mais a un bon pronostic.
Chez l’enfant l’OMA peut se compliquer de convulsions hyperthermiques qui n’ont rien de spécifique au niveau neurologiques. Elle peut donner rarement de véritables complications neurologiques : méningite, abcès cérebelleux et cérébral, thrombophlébite du sinus latéral.
L’OMA peut se chroniciser avec persistance d’une perforation tympanique.
Traitement
Symptômatique
La guérison spontanée sans antibiotiques est possible, démontré relativement récémment par des études contre placébo. Elle suit les 3 stades d’évolution et la perforation peut être résiduelle ou ou cicatriser. Les critères de guérison reposent sur la disparition des signes généraux, fonctionnels, de l’écoulement, une audition normale et une otoscopie normale (un épanchement rétrotympanique peut se prolonger jusqu’à 3 semaines sans être pathologique). Les otites qui guérissent bien spontanément sont celles moins symptômatiques, chez des patients plus âgés. L’abstention thérapeutique est possible après 2 ans et avec des signes peu importants, avec une réévaluation clinique à 48h.
Les traitements se basent surtout sur les antipyrétiques et antalgiques, les anti-inflammatoires non stéroïdiens n’ont pas prouvé d’efficacité. La désinfection rhinopharyngée est proposée chez l’enfant.
Antibiotiques
Haemophilus est résistant naturellement à l’ampicilline. Le pneumocoque de sensibilité diminuée aux bétalactamines est de plus en plus rencontré, une antibiothérapie datant de moins de 3 mois ou l’échec du 1er traitement, le séjour en crèche et l’âge < 18 mois sont des facteurs de risque. Branhamella est en général sensible aux pénicillines à 90%.
Avant 2 ans, l’antibiothérapie est recommandée, soit amoxicilline + acide clavulanique à 80 mg/kg/j d’amoxicilline, soit céfuroxime-axétil, soit cefpodoxime-proxétil (pour les 2 derniers, notamment en cas d’allergie aux pénicilline sans allergie aux céphalosporines). En cas d’allergie globale aux bétalactamines : érythromycine-sulfafurazole chez le moins de 6 ans et pristinamycine à plus de 6 ans. La ceftriaxone par voie intramusculaire doit rester un recours exceptionnel après avis spécialisé.
Au-delà de 2 ans, elle n’est plus recommandée d’emblée sauf situation à risque infectieux particulier (immunodépression, malformation de la face, antécédent de mastoïdite). Elle peut l’être en cas de persistance de manifestations bruyantes et de tympan toujours congestif après réévaluation 48-72 heures.
La durée d’antibiothérapie est de 8 à 10 jours avant 2 ans et 5 jours après 2 ans.
Au stade congestif l’antibiothérapie n’est pas recommandée et le patient doit être revu. En cas d’otite séromuqueuse l’antibiothérapie reste du recours spécialisé si les symptômes durent depuis 3 mois.
En cas de tympans mal vus voire non vus : il ne faudrait pas prescrire d’antibiotiques à l’aveugle. Avant 2 ans, si nécessaire il faut montrer l’enfant à l’ORL et après 2 ans si l’otalgie n’est pas massive le diagnostic d’OMA purulente est improbable. Avant 3 mois elle est aussi exceptionnelle et dûe à des germes anaérobies, nécessitant une paracentèse pour prélèvement.
Les antibiotiques locaux sont inefficaces et dangereux en cas d’otite perforée concernant les associations contenant un aminoside comme la néomycine du fait d’une ototoxicité. Les spécialités à base de tétracyclines ne sont pas indiqués en cas de perforation tympanique sèche.
Paracentèse
C’est un geste fait par l’ORL en consultation, avec une minime incision dans le 1/4 antéro-inférieur du tympan pour laisser l’écoulement s’évacuer ce qui a un effet antalgique, thérapeutique dans le cas de fièvre persistante et diagnostique pour prélever le pus dans les OMA compliquées, les échecs de l’antibiothérapie, chez les < 3 mois ou sur terrain immunodéprimé.
Diagnostic différentiel
Le symptôme principal auriculaire est la douleur, otodynie quand il s’agit d’une atteinte de l’oreille même, otalgie réflexe dans une atteinte à proximité.
A l’oreille moyenne
Dans l’otite séreuse, il existe un épanchement rétrotympanique chronique sans signes infectieux, datant de plus de 2 mois. Elle est en général la cause d’une infection virale compliquée de surinfection bactérienne. Elles sont fréquentes chez l’enfant et traduisent le premier contact avec des germes extérieurs. Chez l’adulte, le mécanisme est différent et son évaluation par un ORL est importante. Elle se traduit généralement par une surdité modérée bilatérale et des douleurs discrètes, et chez l’enfant des signes totalement extra-auriculaires en particulier comportementaux notamment un retard dans l’acquisition du langage. Le tympan est blanchâtre, bombé, légèrement inflammatoire. La guérison spontanée est fréquente, et il y a peu de traitements qui ont prouvé leur efficacité, hormis les aérateurs trans tympaniques dans les situations à surdité importante, persistante, handicapant chez l’enfant, ou avec rétraction tympanique sévère.
Les autres atteintes produisent une otorrhée : mastoïdite, otorrhée sur aérateurs transtympaniques au cours d’infections respiratoires ou post baignade, otorrhée sur otite chronique réchauffée, l’otite chronique du choléstéatome, otite barotraumatique perforée surinfectée, cancer de l’oreille moyenne, tuberculose.
A l’oreille externe
Une cause archi fréquente est l’obstruction du conduit auditif par un bouchon de cérumen chronique, souvent gonflé après baignade. Les corps étrangers sont fréquents. Le bouchon de cerumen doit être retiré sans forcer, souvent en le fragmentant par lavage du conduit à l’eau savonneuse, les corps étrangers extraits avec un petit matériel adéquat, parfois avec anesthésie locale.
L’otite externe est une dermo-hypodermite du conduit auditif externe, qui est inflammatoire. L’otalgie est intense et exacerbée par la mobilisation du pavillon, l’otorrhée constante. Elle survient après baignade, piscine ou bord de mer et dûe au staphylocoque ou au bacille pyocyanique. Il existe parfois une douleur à la mastication par proximité du condyle mandibulaire. L’otoscopie est douloureuse et l’examen du conduit montre peu de choses, le tympan est normal mais parfois très peu visible par l’oedème du CAE.
Un cas urgent : l’otite externe maligne nécrosante chez le patient diabétique ou immunodéprimé, associant des signes généraux et un pavillon inflammatoire, un conduit auditif dénudé.
Le furoncle du tiers externe du conduit produit une douleur mais pas d’écoulement sauf s’il est percé.
L’eczéma du conduit, lors d’une poussée peut être légèrement inflammatoire mais produit plus un prurit qu’une douleur.
Les autres atteintes sont plus rares : mycoses à Aspergillus ou Candida, cancer du conduit auditif, polype sentinelle.
La plupart du temps le traitement ne se base que sur des soins locaux, la prévention de tout traumatisme surajouté notamment par coton tige. Les antibiotiques locaux (+/- dexamethasone) par gouttes auriculaires (3 à 4 gouttes x 3/j pendant 7 jours) sont utilisés avec parfois l’aide de mèches, de tampons expanseurs ou de drains pour qu’ils soient bien appliqués sur place. Du fait de la rareté des perforations tympaniques au cours des otites externes, l’utilisation des aminosides est possible. L’ofloxacine est utilisée dans ce contexte bien qu’elle n’ait pas clairement l’indication mais plutôt pour les otorrhées purulentes sur aérateurs (où elle trouve une indication de choix évitant l’ototoxicité) et sur cavités d’évidement (alors qu’une forme commercialisée de ciprofloxacine oui). Penser à utiliser des antimycotiques locaux si l’étiologie paraît plus fongique.
Les antibiotiques par voie générale ne sont indiqués qu’en cas de fièvre et signent déjà le doute d’une périchondrite et pour l’otite maligne l’hospitalisation est indiquée pour antibiothérapie intraveineuse. Les lésions paraissant chroniques doivent être montrés à l’ORL pour éventuelle biopsie.
L’otohématome traumatique a un traitement chirurgical pour drainage, de même que les collections surinfectées susceptibles d’entrainer une périchondrite.
Otorragie
Le plus souvent traumatique par plaie du conduit auditif externe, par lésion du tympan sur un barotraumatisme, un blast, lors des fractures du rocher ou de l’os tympanal dans une fracture condylienne.
Des causes infectieuses peuvent entraîner une otorragie, il s’agit de l’otite phlycténulaire grippale avec un écoulement sérosanglant, parfois plus clair mais parfois plus louche aussi, une otodynie vive et la présence de bulles sur le tympan en otoscopie. L’étiologie grippale n’est pas sytématique, de nombreux virus et Mycoplasma pneumoniae en sont responsables. Ces myringites bulleuses sont associées à des épanchements rétrotympaniques dans lesquels les bactéries responsables des OMA ont été retrouvées. Le traitement se rapproche donc des OMA.
Le zona auriculaire peut faire saigner à partir des vésicules. L’otite chronique avec des polypes inflammatoires peut saigner aussi.
Des tumeurs bénignes ou malignes du conduit auditif voire de l’oreille moyenne peuvent entrainer une otorragie modérée au début.
Otoliquorrhée
Il s’agit d’un épanchement clair, eau de roche, de liquide céphalo-rachidien par l’oreille et qui traduit une brèche méningée (le plus souvent traumatique ou post-opératoire) associée à une brèche tympanique ou du conduit auditif externe.
Otalgies réflexes
Les causes sont donc extra-auriculaires par définition et sont très nombreuses : dentaires, stomatologiques, tumorales postérieures (langue, plancher buccal, amygdale, sinus pyriforme, cavum), articulation temporo-mandibulaire, adénopathies cervicales, névralgies essentielles ou secondaires à une atteinte de la base du crâne.
Références
Otites , Urgences Serveur
Otites moyennes aiguës , EMC
ECN Item 98 Otite moyenne aiguë
Item 98 Otalgie et otite chez l’enfant et l’adulte , ORL France
Item 98 Otalgie et otite chez l’enfant et adulte , Campus Cerimes
Otites externes : une maladie auto-infligée ? , revue médicale suisse
Otites externes malignes ou nécrosantes progressives
Imagerie de l’otite externe maligne, à propos de 23 cas
Pathologies de l’oreille, ORPAC
Otitis media , Dont’ forget the bubbles
Malignant otitis externa with ecthyma gangrenosum and pneumonia in an infant
Médias
le time lapse de la peinture numérique de l’otite moyenne aiguë
otite externe
otites moyennes séreuse, aigüe, hémorragique
drainage d’otite chronique
chirurgie endoscopique pour otite chronique











 thoracotomie
thoracotomie thoracotomie
thoracotomie