Syndrome cave supérieur, thrombose veineuse jugulaire et du membre supérieur
Le syndrome cave supérieur est une obstruction aiguë ou chronique du système veineux de retour du membre supérieur et de l’extrémité céphalo-cervicale, soit par oblitération de la lumière vasculaire, soit par compression extrinsèque, les mécanismes pouvant être associés. La présence d’un dispositif intravasculaire DIV (port-a-cath, cathéter veineux central) renforce aussi la problématique.
Sommaire
L’origine est presque toujours néoplasique en rapport avec un cancer bronchique (cancer à petites cellules >>> adénocarcinome), un lymphome, un cancer du sein, une tumeur germinale médiastinale, un thymome, un cancer de l’oesophage, de la thyroïde. Il est plus souvent observé à droite qu’à gauche pour des raisons anatomiques. Le mécanisme peut être l’envahissement direct par les cellules néoplasiques, une compression extrinsèque par la tumeur et/ou une thrombose de la veine cave supérieure (également sténose murale post-radique ou sur cathéter).
La thrombose même en dehors d’une atteinte directe de la veine cave supérieure est souvent satellite d’une néoplasie profonde ou se voit dans la thrombose sur cathéter ou sonde de stimulation ou par extension d’une thrombose du membre supérieur, en contexte de maladie de système ou thrombophilie.
La thrombose sur cathéter sera développée dans un sujet propre aux complications des KT centraux et port-a-cath
Diagnostic
Le début est progressif, mais son retentissement dépend de la vitesse d’installation, de la cause sous-jacente et d’une thrombose associée, de la suppléance par la circulation collatérale.
Pression veineuse élevée de la partie supérieure du corps avec distension veineuse, œdème laryngé, hypertension intracrânienne, thrombose sinusale, œdème cérébral.
Les premiers signes sont la dyspnée, la toux, les céphalées et l’œdème de la face. Les symptômes s’aggravent quand le patient se penche en avant (signe du soulier) et en cas de prise de poids.
A la phase d’état on observe dyspnée, toux, céphalées, vertiges, cyanose, œdème palpébral, œdème en pèlerine avec comblement des creux sus-claviculaires (parfois du bras droit), circulation veineuse collatérale thoracique et turgescence jugulaire bilatérale. Il y a une classification en 4 stades, selon la gravité des symptômes, le stade 1 n’a que des symptômes légers et le stade 4 indique un risque mettant la vie en danger par atteinte hémodynamique, œdème cérébral ou pharyngo-laryngé.
Le diagnostic est souvent fait tardivement car ce n’est pas un mode de révélation très aigu, et souvent assez négligé par le patient lui même. Le cancer peut se révéler par cette présentation.
Le diagnostic différentiel se pose rarement : thrombose sur cathéter ou post-chirurgicale, fibrose médiastinale idiopathique, histoplasmose mais toute atteinte lymphatique du médiastin supérieur peut se compliquer d’obstruction et de thrombose veineuse (occlusion bilatérale iatrogène des veines sous-clavières, obésité avec pince costo-claviculaire).
Imagerie
Radiographie thoracique
N’est pas suffisante pour la confirmation diagnostique ni en cas de compression extrinsèque, ni pour le SVCS sur cathéter central.
Echographie Doppler
Examen de première intention, simple, reproductible et d’une grande innocuité. Disponible aux heures ouvrables malheureusement, mais le tableau est rarement hyper-aigu et l’examen peut donc toujours être réalisé quelques heures plus tard. Ne fait pas (encore) partie des évaluations rapides possibles par l’échographie aux urgences, mais pourquoi pas pour un SVCS avancé très symptomatique, en attendant le bilan pré-thérapeutique (mais surtout pour les TVP jugulaires et du membre supérieur).
Elle ne permet pas la visualisation de l’obstruction de la veine cave supérieure elle-même (qui est visible partiellement en échocardiographie mais pas sur les coupes stéréotypées « urgentistes »), mais permet d’étudier le système veineux d’amont et est très sensible pour la détection d’une thrombose.
La confirmation de la thrombose repose sur l’absence de flux dans les gros tronc veineux en signal Doppler, et l’absence de compressibilité de la veine pour les veines du membre supérieur et la jugulaire interne. En cas de SVCS sans thrombose, on visualise la distension veineuse de la circulation collatérale et des veines jugulaires internes en stase, valves en ouverture permanente, parfois un reflux en Doppler couleur dans la veine thoracique antérieure.
Le test de compression permet le diagnostic de thrombose mais il ne visualise pas toujours le caillot en lui-même, d’autant plus qu’il est récent et donc anéchogène. La veine sous-clavière n’est pas compressible de base. On peut parfois voir en mode 2D un contenu échogène hétérogène correspondant au thrombus.
L’échographie permet le bilan pré-thérapeutique en visualisant la perméabilité du réseau veineux d’amont et de repérer une veine jugulaire interne dominante.
Angioscanner et angio IRM

adénocarcinome bronchique, invasion d’une récidive tumorale dans la veine cave supérieure au scanner

reconstruction du retour veineux thoracique avec veines dilatées liées à une obstruction de la veine cave supérieure, cas précédent, vue de profil
L’angioscanner ou phlébo-scanner reste l’examen de référence en permettant de préciser le siège de la sténose, les mensurations permettant le choix du stent pour la revascularisation. Nécessite une injection de produit de contraste iodé, le temps précoce visualise la circulation collatérale et le temps tardif la thrombose intraluminale.
L’angio-IRM a l’avantage de ne pas nécessiter d’injection pour visualiser le système veineux. Les recoupes anatomiques sont plus lisibles que les reconstructions du scanner. Mais elle est évidemment bien moins disponible. A utiliser en cas d’allergie ou d’impossibilité d’utiliser les produits de contraste iodés et d’accès veineux difficile.
La phlébographie est parfois utilisée en cas de geste chirurgical sur la veine cave supérieure.
Dans les thromboses sur dispositif intravasculaire, la place précise de ces différents examens n’est pas codifiée.
Traitement
Il y a un manque de preuves sur l’efficacité des mesures employées dans le traitement du SVCS.
Médical
Mesures symptomatiques : élévation de la tête en position demi-assise, oxygénothérapie.
Diurétiques osmotiques comme le mannitol.
Corticoïdes, généralement en cure courte, la dexaméthasone en cas d’œdème cérébral associé au SVCS dans le même ordre de doses (posologie actuellement débattue dans cette indication où certaines études montrent que 4 mg feraient aussi bien que 16 mg par jour).
Anticoagulants à dose curative, nécessaires en cas de thrombose prouvée et fortement suspectée quand la réponse à la chimiothérapie et aux mesures médicales n’est pas assez efficace.
Drainage des épanchements associés (pleurésie, péricardite) avant le geste sur la veine cave supérieur : drainage thoracique, drainage péricardique.
Oncologique
Beaucoup de cancers responsables d’un SCVS sont très chimiosensibles au moins au début (cancer bronchique à petites cellules, lymphomes, tumeurs germinales), et la chimiothérapie est donc le traitement de choix puisque étiologique pour ces malades. L’effet de la chimiothérapie se fait en 1 à 2 semaines. Elle nécessite une voie veineuse centrale et une hyperhydratation et donc une perméabilité du réseau veineux cave supérieur. En cas d’échappement tumoral la récidive est la règle.
Certaines tumeurs sont moins chimiosensibles, la radiothérapie a un effet palliatif sur les symptômes, avec une efficacité en 72 heures. C’était dans les années 80 le traitement de 1ère intention. Mais elle peut aggraver le SVCS en début de traitement par œdème radio-induit et entrainer une sténose secondaire par fibrose post-radique. Les récidives après radiothérapie sont fréquentes.
Les tumeurs résécables associées à un SVCS de grade 1 à 3 devraient être opérées.
Interventionnel
Geste peu invasif par voie endovasculaire : l’angioplastie de dilatation au ballon. Elle est souvent suivie de la pose d’un stent intra-veineux, ces prothèses sont souvent proposées en seconde ligne lors d’évolutions défavorables, par récidives dues à l’évolution de la tumeur sous-jacente ou en première ligne à partir du grade 3. L’efficacité est rapide en 24-48 h. Il existe néanmoins un risque de thrombose intra-stent. Les antécédents d’irradiation, l’anfractuosité de la sténose et la nécrose tumorale engendrent un risque de fracture de la veine cave supérieure. D’autres complications cardiaques sont possibles : embolie pulmonaire, OAP et overload syndrome (réintégration d’un 3ème secteur dans le secteur plasmatique avec augmentation de la précharge et insuffisance cardiaque droite aiguë) et tamponnade par hémopéricarde ou hémomédiastin. Ces complications bien que rares, nécessitent la réalisation du geste sur un plateau technique complet avec une équipe entrainée.
Quand le SVCS est causé par un thrombus, il est généralement conseillé de procéder à une thrombolyse avant la pose d’une endoprothèse, sans réelle préférence pour le thrombolytique à utiliser. Mais celle ci est débattue quand il n’existe pas de thrombose pré-existante : elle diminuerait le risque de TVP associée à la revascularisation mais le risque hémorragique est évident. Il faut disposer d’une imagerie cérébrale car la présence de métastases cérébrales expose à un risque supérieur d’hémorragie cérébrale.
La thrombectomie mécanique associée à une thrombolyse in situ est peut être préférable à une thrombolyse chimique intraveineuse (à l’image du traitement des AVC ischémiques).
Une anticoagulation est recommandée au décours d’une revascularisation par héparine, mais à la suite de la revascularisation, il n’y a pas de consensus sur l’agent et la dose à utiliser : au minimum l’aspirine à dose antiagrégante. On a également proposé les AVK et les HBPM.
La chirurgie pour greffe veineuse contournant la veine cave supérieure reste exceptionnelle, et est réservée aux situations rares dans lesquelles il n’y a pas de contexte de cancer avancé.
Thrombose veineuse du membre supérieur
Elle concerne les veines profondes brachiales, axillaires et sous-clavières. A ma connaissance, l’évaluation du système veineux profond de l’avant-bras et de la main n’est pas possible, l’évaluation se contente à ce niveau des thromboses veineuses superficielles.
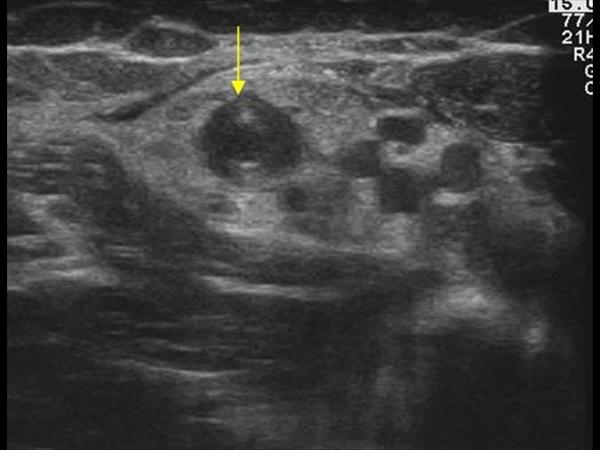
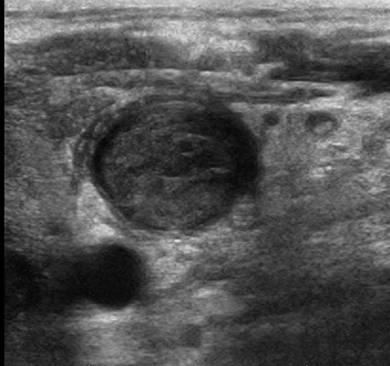
thrombose de veine brachiale
Nettement moins fréquentes que les TVP du membre inférieur, elles ne répondent pas aux étiologies des facteurs de stase veineuse classique. Leur association tumorale ou liée à un dispositif intravasculaire est donc plus probable.
Aux membres supérieurs, il y a très souvent une cause invasive médicale ou toxique (injections de drogues intraveineuses répétées), ou une compression locale. Les TVP primaires surviennent spontanément ou après quelques jours d’exercice intensif inhabituel et sont liées à des anomalies locales ((axillaire ou défilé costoclaviculaire). Il peut s’y associer une hypercoagulabilité avec prévalence variable de thrombophilie. Les TVP secondaires surviennent sur cathéters centraux ou sonde de stimulation. S’y associent soit l’hypercoagulabilité de la maladie néoplasique soit des lésions endothéliales liées à la chimiothérapie.
Il existe un œdème inflammatoire du bras ou de l’avant-bras. L’extension du thrombus dans la veine cave supérieure est responsable d’un œdème en pèlerine et de signes brachiaux bilatéraux. Il y a parfois au début un œdème intermittent de la main ou du membre, témoin de la compression veineuse positionnelle. Une circulation collatérale veineuse peut se développer à l’épaule et à la paroi thoracique, de même qu’une érythrocyanose unilatérale ou la palpation d’un cordon veineux induré sensible. Il n’y a généralement pas de fièvre. Tous les signes peuvent manquer.
L’écho-doppler veineux est le plus souvent suffisamment contributif mais on peut avoir besoin de visualiser tout le réseau veineux sur un scanner avec injection de produit de contraste.
Le traitement repose sur l’anticoagulation par héparine de bas poids moléculaire initalement puis antivitamine K, 3 à 6 mois en cas de thrombophilie et l’exérèse d’une cause locale dans un second temps : ablation du cathéter ou de la chambre implantable, chirurgie d’une côte cervicale. Elles ont longtemps été considérées comme peu emboligènes mais en réalité l’embolie pulmonaire est possible. La mortalité est cependant plus liée au développement d’une infection systémique qu’au processus thromboembolique lui même.
La thrombolyse, notamment in situ, représente une alternative thérapeutique intéressante car elle rétablit la perméabilité veineuse précocement, minimise les altérations de l’endothélium et réduit le risque de complications, notamment le syndrome post-thrombotique. Dans ce cas, le tPA a la faveur des auteurs et il est utilisé à l’aide d’un cathéter orienté vers le thrombus en perfusion continue à la posologie de 1 à 2 mg/heure pendant au moins huit heures. Cette technique permet d’obtenir des taux élevés de reperméabilisation vasculaire avec de faibles doses de produit et minimise ainsi le risque hémorragique.
La prévention des TVPES est faite par certains à l’aide d’une « mini-dose » (1 mg) de Warfarine chez les patients ayant un cancer et un cathéter central. Cette faible dose de Warfarine ne modifie généralement pas le temps de prothrombine.
Les HBPM à faible dose peuvent également être utilisées, mais on manque d’expérience dans ce domaine.
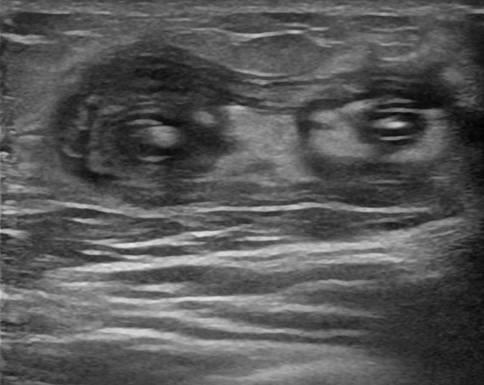
thrombophlébite superficielle du membre supérieur associée à un épaississement des parois veineuses
thrombus de la veine céphalique
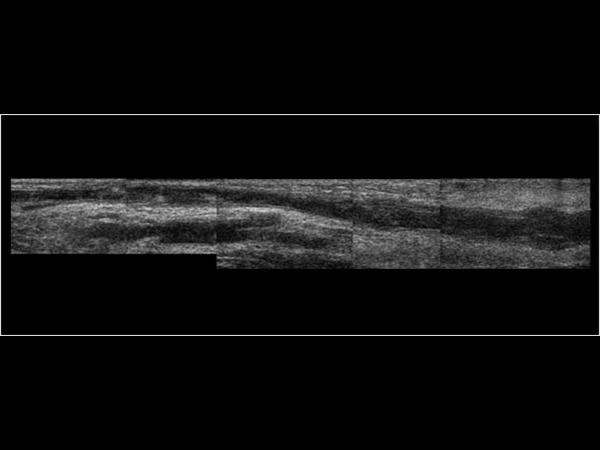
thrombose superficielle après perfusion
Les thromboses superficielles ou thrombophlébites, ont peu de particularités par rapport aux paraphlébites des membres inférieurs. Elles sont fréquentes après cathétérisme veineux périphérique. L’échographie Doppler amène le diagnostic et précise l’extension souvent plus longue que ne le suppose l’examen clinique.
Les TVS sur veines saines reflètent une affection sous-jacente : une TVP peut être découverte chez un patient porteur d’une TVS, de manière asymptomatique et traduit une thrombophilie, un cancer ou une hémopathie dans 15% des cas. Le traitement est moins codifié qu’aux membres inférieurs, généralement des HBPM à dose préventive (sauf TVP associée), des AINS locaux ou généraux, pour les TVS post pose de perfusion.

Algorithme proposé pour la gestion des thromboses profondes du membre supérieur
Thrombose jugulaire
Elle touche principalement le réseau profond de la veine jugulaire interne :
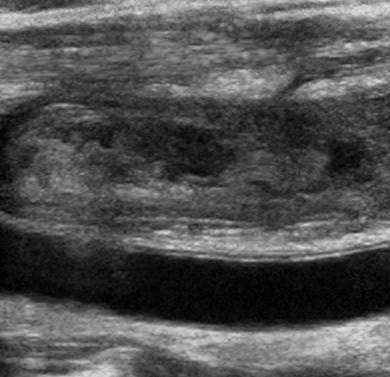
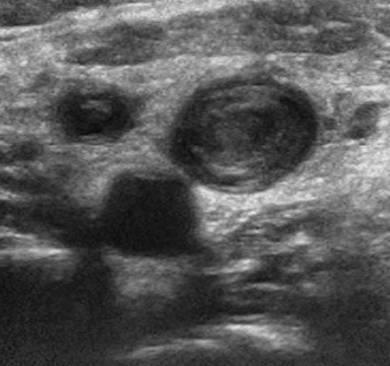
Thrombose de la veine jugulaire interne en échographie
Les signes cliniques sont peu spécifiques pour la thrombose jugulaire interne : tuméfaction unilatérale douloureuse à la palpation sur le trajet des vaisseaux, adénopathies cervicales, position antalgique en flexion latérale du cou en torticolis. Secondairement : dysphagie, dyspnée et infection du thrombus, embolie pulmonaire.
Comme pour les TVP du membre supérieur, des causes locales sont favorisantes en premier lieu cathéter central ou sonde de stimulation. Les curages ganglionnaires des cancers ORL peuvent se compliquer aussi de thrombose aseptique mais il y a souvent une recanalisation spontanée.
Le syndrome de Lemierre est une thrombose septique de la veine jugulaire interne compliquant les infections ORL comme une angine nécrotique, un phlegmon amygdalien ou une infection dentaire, liée à Fusobacterium necrophorum. Le risque est un choc septique avec diffusion d’emboles pulmonaires, viscéraux, ostéoarticulaires.
Le diagnostic utilise la radiographie thoracique, l’échographie Doppler des veines jugulaires et le scanner avec injection.
Le traitement repose sur l’antibiothérapie prolongée. L’anticoagulation a été accusée par certains de prolonger les symptômes mais l’expérience des thromboses septiques pelviennes plaide plutôt en faveur de son utilisation. L’extension de la thrombose au sinus caverneux doit la faire utiliser. La place de l’oxygénothérapie hyperbare n’est pas déterminée pour ce syndrome. La chirurgie peut traiter les abcès mais l’exérèse de la veine thrombosée n’est plus d’actualité.
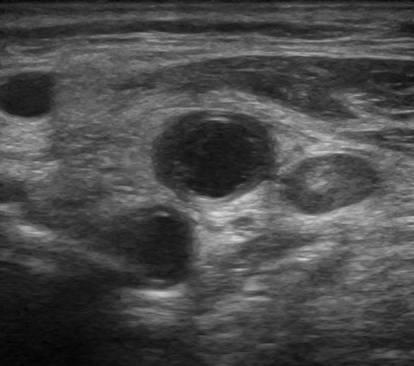
Syndrome de Lemierre : thrombose septique jugulaire au centre de l’image, ganglion lymphatique à droite volumineux, artère en bas
La veine jugulaire externe peut aussi être le siège d’une thrombose, même si cet évènement est beaucoup plus rare que pour la jugulaire interne. Il semble fréquemment lié à l’utilisation d’un cathéter. Bien que périphérique cette veine s’abouchant vers le circuit profond, sa thrombose peut s’étendre à la jugulaire interne et au tronc brachio-céphalique (un peu comme la thrombose de la crosse de la veine saphène et la veine fémorale).
Références
ECN Item 135 : thrombose veineuse profonde et embolie pulmonaire
Thromboses veineuse de localisation inhabituelle , SFMU
Arm DVT , The EDE Blog
Syndrome cave supérieur : diagnostic et traitement percutané , présentation JFR
Les thromboses veineuses profondes au membre supérieur
Thrombose de la veine jugulaire externe
Superior vena cava syndrome , superior vena cava syndrome in emergency medicine , superior vena cave syndrome imaging , Superior Vena Cava Syndrome: An Increasingly Frequent Complication of Cardiac Procedures , Medscape
Superior vena cava obstruction , Radiopaedia
Superior Vena Cava Syndrome , Images in clinical medicine NEJM
Malignant Venous Obstruction: Superior Vena Cava Syndrome and Beyond, Pubmed
Peripheral vessels | 10.2 Peripheral veins Case 10.2.5 Venous system of the upper extremity , Ultrasoundcases
A 28-year-old pregnant woman with a very rare cause of jugular vein thrombosis
Upper extremity thrombosis presenting as medial elbow pain after shoulder arthroscopy
Internal Jugular Vein Thrombosis Following Neck Surgery , The association of unusual site of an idiopathic deep vein thrombosis and chylothorax in an adult , ISPUB
Médias
 cyanose et oedème du membre supérieur droit et régression après thrombolyse
cyanose et oedème du membre supérieur droit et régression après thrombolyse
présentation d’un cas de syndrome cave supérieur
signes cliniques de syndrome cave supérieur
échocardiographie : thrombus dans la veine cave supérieure
échographie d’une thrombose jugulaire interne
thrombose jugulaire interne 1 semaine après cathéter central
thrombose veineuse au membre supérieur
thrombose de veine sous-clavière, traitement interventionnel par thrombolyse in situ puis angioplastie au ballon










 thoracotomie
thoracotomie thoracotomie
thoracotomie