Colite ischémique
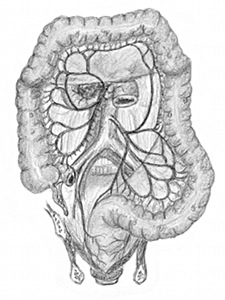
artères mésentérique supérieure (vascularisant l’iléon terminal, l’appendice, le colon droit et une partie du colon transverse) et inférieure (colon gauche et artèrerectale supérieure) et de l’artère iliaque interne donnant l’artère rectale moyenne et inférieure (d’après Netter)
C’est une maladie qui reste un peu floue en dehors d’un milieu spécialisé digestif, de diagnostic difficile car les données cliniques sont peu spécifiques. La démarche diagnostique pour la mettre en évidence n’est pas codifiée et surtout il n’y a pas de traitement curatif.
C’est une affection frontière entre la médecine et la chirurgie, de prise en charge gastro-entérologique dans les formes bénignes et chirurgicale en cas de tableau péritonéal, ce qui peut poser le problème pratique de surveillance adaptée de ces patients à risque de complications.
Mécanisme
C’est une colite, donc une affection du gros intestin, le colon, de nature ischémique (elle répond donc sensiblement à la même origine que l’ischémie ou infarctus mésentérique mais dont le pronostic est beaucoup plus sombre).
Le colon ischémié, c’es à dire privé d’un afflux sanguin normal va présenter des lésions au départ réversible avec le retour d’une circulation normale, puis si l’ischémie perdure, une évolution vers la nécrose de l’intestin avec un risque important de perforation. La cicatrisation d’un épisode de colite ischémique peut aussi se faire de façon rétractile en laissant un rétrecissement, une sténose colique.
Les causes sont souvent associées entre une obstruction réelle des vaisseaux et une diminution du flux sanguin :
- obstruction vasculaire : thrombose et embolie des artères ou veines mésentériques, vascularites, maladies hématologiques (syndrome myéloprolifératif, troubles de l’hémostase), causes médicamenteuses (oestroprogestatifs, AINS, digitaliques, neuroleptiques, le mécanisme à l’origine n’est pas forcément le même), post chirurgie aortique, embolies de cristaux de cholestérol, obstruction colique (tumorale, volvulus, fécalome)
- bas débit : au cours de choc de toute nature, insuffisance cardiaque, troubles du rythme, antihypertenseurs notamment diurétiques, déshydratation
- c’est une complication possible en chirurgie de tout ordre, plus particulièrement digestive et vasculaire (cure d’anévrisme de l’aorte abdominale)
C’est plutôt une pathologie du sujet âgé, hypertendu traité, polyvasculaire, mais il existe une forme particulière chez le sujet jeune au cours d’un effort intensif (marathon). Chez le sujet jeune les causes iatrogènes ou toxiques existent aussi (contraception orale, cocaïne). Il existe enfin des cas anecdotiques au décours de pancréatite aiguë, de coloscopie, …
Son incidence est globalement sous-estimée du fait de la confusion possible avec d’autres colites. Elle représenterait 50% desaffections vasculaires du tube digestif et 3 à 10% des hémorragies digestives basses. Un diabète est noté dans 15% des cas.
Diagnostic
Les symptômes ne sont pas spécifiques : douleur abdominale en crampes d’apparition brutale, dans 70% des cas en fosse iliaque et flanc gauches (75% des lésions touchent le colon gauche et le sigmoïde, 15% le colon transverse, 10% le colon droit), diarrhée aiguë, rectorragie peu abondante (80%).
Cliniquement il y a un fébricule assez fréquent, un météorisme abdominal modéré et une défense localisée au segment atteint.
La présentation peut changer en fonction du moment de l’atteinte ou de sa sévérité : C.I. transitoire limitée à la muqueuse et sous-muqueuse et donc potentiellement réversible (65% des cas), évoluant vers une sténose quand l’atteinte touche la musculeuse avec fibrose cicatricielle rétractile (15% des cas) ou gangréneuse quand l’atteinte est transmurale irréversible à fort risque de péritonite par perforation (20%) ou plus rarement de choc hémorragique sur rectorragies.
L’abdomen sans préparation ASP montre rarement des images caractéristiques : paroi colique festonnée, diminution des haustrations coliques, niveaux hydroaériques, exceptionnellement une perforation. Il faudrait recourir à lavement baryté ou aux hydrosolubles pour voir des images en empreintes de pouce par oedème et hémorragie sous muqueuse, des encoches par ulcérations, des sténoses.
En cas de forme gangréneuse il peut montrer outre un pneumopéritoine et des niveaux hydro-aériques d’occlusion, une pneumatose intestinale.
Le scanner abdominal avec injection montre (outre les données précédentes de l’ASP) un épaississement de la paroi colique avec des rehaussements mais n’est pas spécifique. Sur un tableau aigu sans autres anomalies notées il peut cependant déjà orienter vers le diagnostic.
L’angiographie digestive est rarement réalisée.
L’échographie peut montrer des altérations pariétales sous forme d’épaississement et des variations de la perfusion en Doppler mais nécessite un opérateur entraîné.
La coloscopie retrouve les lésions muqueuses mais elle est à haut risque de perforation dans ce contexte, classiquement en 3 stades selon l’ancienneté: muqueuse congestive, ulcérations longitudinales, ulcérations confluentes et hématomes. Des biopsies sont nécessaires pour confirmer le diagnostic. Elle devrait être réalisée tôt dans une C.I. transitoire car les lésions macroscopiques peuvent disparaître rapidement mais elle est contre-indiquée en cas de C.I. gangréneuse.
Biologiquement on retrouve une hyperleucocytose à polynucléaires neutrophiles, un syndrome inflammatoire, quelque fois une anémie. Les coprocultures en cas de diarrhée n’isolent pas de germe pathogène.
Au stade gangréneux, on peut voir une acidose métabolique, une insuffisance rénale.
Les explorations cardiaques permettent de retrouver une anomalie dans 33% des cas en présence de facteurs de risque cardiovasculaires, en particulier le diabète.
Le diagnostic différentiel se pose avec les autres colites, infectieuses (spontanées ou post-antibiotiques type colite pseudo-membraneuse), inflammatoires (rectocolite hémorragique et maladie de Crohn), post-radiques et médicamenteuses, et la sigmoïdite devant un tableau chirurgical. Il est parfois difficile dans certaines colites infectieuses à Escherichia coli entérohémorragique, herpès, CMV, Klebsiella oxytoca.
Certaines pancréatites aiguës sévères se compliquent de thrombose vasculaire dans le mésocolon à cause des coulées de nécrose.
Traitement
La colite ischémique non gangréneuse est traitée médicalement de manière symptômatique par repos du tube digestif initialement puis régime sans résidus, réhydratation et souvent une antibiothérapie avec du métronidazole. Les arguments avancés sont de réduire la translocation bactérienne et d’éviter l’évolution vers une forme gangréneuse. En cas d’iléus une aspiration continue par sonde naso-gastrique est mise en route.
La correction du facteur ischémiant est importante mais difficile : correction de l’hypotension, arrêt des drogues vasoconstrictrices. Aucun médicament n’a démontré une efficacité pour améliorer la vascularisation intestinale.
La moitié des cas va se résoudre spontanément, donnant des symptômes jusqu’à une semaine et des lésions endoscopiques pendant 2 semaines. Non compliquée la mortalité est faible.
La colite ischémique gangréneuse est une urgence chirurgicale nécessitant une réanimation initiale adaptée pour préparer la chirurgie. Au niveau interventionnel il s’agit souvent d’une résection avec colectomie étendue et colostomie (intervention type Hartmann) par coelioscopie ou laparotomie. Sa mortalité est très élevée.
La prévention de cette affection est difficile. Elle consiste en un contrôle raisonné des terrains vasculaires en particulier sous antihypertenseurs chez les patients âgés et diabétiques. La surveillance ou le dépistage spécifique de lésions des vaisseaux mésentériques ne semble pas envisageable simplement ni même d’une manière réellement fiable.
La colite ischémique de l’effort du sujet jeune peut être prévenue en s’hydratant et évitant de faire des efforts inconsidérés soutenus responsables d’un vol musculaire au détriment de la circulation splanchnique.
Références
Colite ischémique, sur hepatoweb
Colite ischémique sur fmcgastro
Comment et jusqu’où explorer une colite ischémique ? Société nationale française de gastro-entérologie
Des images d’endoscopie colique au cours de colite ischémique
Ischaemic colitis, sur Radiopaediae
Médias



 thoracotomie
thoracotomie thoracotomie
thoracotomie
Hyper intéressant je ne connaissais pas dutout. Merci 🙂
Déjà vu une colite ischémique chez une femme jeune (50 ans quoi) qui n’avait absolument aucun facteur de risque et qui présentait des douleurs abdo d’apparition brutale avec défense généralisée, et absence de rehaussement de la paroi colique au scanner. Rien d’autre.
et qui présentait des douleurs abdo d’apparition brutale avec défense généralisée, et absence de rehaussement de la paroi colique au scanner. Rien d’autre.
Quand on l’a opéré tout son colon était complètement nécrosé … bref depuis je pense que je me méfierai toujours des douleurs abdo brutales sans cause évidente …
Dernier cas vu, aggravation extrêmement rapide. Bon il ne faut pas non plus « psychoter » sur cette pathologie comme sur l’embolie pulmonaire, par exemple, qu’on peut voir partout et multiplier des examens pour rien. Mais globalement si cliniquement, il y a un tableau sérieux et rien qui ne ressort à première vue des examens simples, surtout à partir d’un certain âge, il faut se méfier
J’ai fait une Colite ischémique (3 juillet 2015) Très douloureux, pertes sanguines anales en abondance. Frissons, fièvre légère. Hospitalisée à l’urgence. Coloscopie courte qui a confirmé. Une coloscopie longue sera faite dans quelques semaines……….Ouffffffffffff!