Bradycardie – 4 – bloc bifasciculaire, trifasciculaire, bradyarythmie et maladie rythmique auriculaire
Le bloc de branche droit, les hémiblocs sont des blocs unifasciculaires, le bloc de branche gauche peut déjà être considéré comme un bloc bifasciculaire. L’association BBD + hémibloc est possible.
- Bloc bifasciculaire
- Bloc trifasciculaire
- Bradyarythmie
- Rythme lent jonctionnel ou ventriculaire
- Maladie rythmique auriculaire
- Références
- Médias
Blocs bifasciculaires
Bloc de branche droit et hémibloc antérieur gauche
Il associe les critères du bloc droit, élargissement, rSR’ à droite, et un type positionnel hypergauche.
bifasciculaire BBD HBAG
Il se voit en cas de maladie coronarienne, de cardiomyopathie et de communication inter-aruriculaire.
S’il n’y a pas d’autre trouble de conduction, il peut ne pas être parlant. Il ne doit pas systématiquement être exploré électrophysiologiquement.
Bloc de branche droit et hémibloc postérieur gauche
Il est assez rare et ne répond pas à une étiologie spécifique donnée.
Le type positionnel est droit avec aspect de BBD.
Le traitement va dépendre de la cause, mais il n’est pas de bon pronostic car il traduit une destruction importante du système de conduction. En cela il peut évoluer vers un bloc auriculo-ventriculaire du 3e degré.
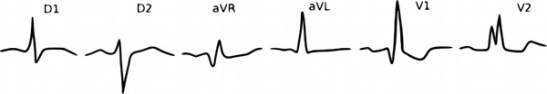
Bloc trifasciculaire
c’est l’association d’un bloc auriculo-ventriculaire de 1er ou 2d degré et :
- d’un bloc de branche droit et d’un hémibloc antérieur gauche (ECG précédent avec un BAV 1 en +)
- d’un bloc de branche droit et d’un hémibloc postérieur gauche
- d’un bloc de branche gauche complet

bloc trifasciculaire BBG BAV1
Ils sont à haut risque syncopal, donnant des pertes de connaissance brutale « drop attack », et correspondent au syndrome d’Adams Stokes.
Ce bloc risquant de passer en BAV 3 doit être surveillé sous monitoring avant l’implantation d’un stimulateur.
Bradyarythmie
C’est l’exemple d’une fibrillation auriculaire rapide dégradée en rythme lent par un traitement trop efficace ou une intoxication digitalique ou encore un bloc de conduction avec rythme d’échappement.
C’est une bradyarythmie, iatrogène au décours du traitement d’une fibrillation auriculaire, trop ralentie par le traitement médicamenteux : digitaliques, amiodarone, inhibiteurs calciques. Les associations médicamenteuses facilitent le ralentissement excessif.
Sur l’ECG, le rythme est lent, irrégulier, sans ondes P remplacées par la trémulation de la ligne de base des FA, les QRS sont fins (sauf en cas de bloc de branche gauche).
Le traitement médicamenteux idéalement devrait être allégé, mais au prix d’un retour en TACFA, aussi le véritable traitement est l’implantation d’un pacemaker avec sonde de stimulation atriale en VVI.
Les patients sont alors porteurs d’un stimulateur antibradycarde et sous médication antitachycarde mais toujours en FA.

bradyarythmie par fibrillation auriculaire sous digitaliques
Rythmes lents jonctionnels ou ventriculaires
Ce sont les rythmes d’échappement en cas de bloc de conduction type BAV du 3e degré.
Quand le centre d’automatisme qui prend le relai est secondaire, les QRS sont fins, le rythme est jonctionnel.
Quand le centre d’automatisme est tertiaire, les QRS sont larges, le rythme est ventriculaire. Le rythme idioventriculaire accéléré ou RIVA est classique lors de la reperfusion (spontanée, thrombolyse ou angioplastie) d’un syndrome coronarien aigu. Il est généralement de bon pronostic, c’est un aspect de tachycardie ventriculaire lente, ce n’est pas une grande bradycardie. Il n’est pas symptômatique en lui même.
Un rythme d’échappement ventriculaire polymorphe existe avec des QRS larges de morphologie variable, appelé aussi « dying heart » il est de mauvais pronostic car il correspond à des affections cardiaques évoluées.
Enfin l’hyperkaliémie donne fréquemment des bradycardies à complexes QRS très déformés.
Maladie rythmique auriculaire
Appelée aussi maladie de l’oreillette ou maladie du sinus, sick sinus syndrome, sinus node dysfunction (rien à voir avec l’hypersensibilité du « sinus » carotidien).
C’est l’association de bradycardie sinusale, de pauses, d’arythmie sinusale, de bloc sino-auriculaire, de blocs auriculo-ventriculaires mais aussi de tachycardies et tachy-arythmies auriculaires.
L’origine est dégénérative (cardiomyopathie, myocardite), ischémique (sténose de l’artère du noeud sinusal), post-chirurgie cardiaque, toute destruction du tissu de conduction sinusal.
Par la présence d’accès de fibrillation auriculaire paroxystique, elle ajoute au risque des bradycardies, le risque d’embolie artérielle cérébrale et d’AVC.
Le seul traitement des accès de bradycardie est l’implantation d’un stimulateur cardiaque avec sondes de stimulation atriale. Il doit précéder le traitement, médicamenteux, des tachy-arythmies car la plupart des médicaments anti-arythmiques sont bradycardisants.
Les autres troubles de conduction cardiaque comprennent : bradycardie sinusale et bloc sino-auriculaire , bloc auriculo-ventriculaire et bloc de branche et hémiblocs.
Références
Urgences médicales, Axel Ellrodt, éditions Estem
Checklists de médecine – ECG, F;Largiader, O. Wicki, A. Styrm, édictions Thieme Maloine
Troubles de conduction et blocs et Arythmies supraventriculaires , e-cardiogram
The Boring Guide to ECG’s: Fascicular blocks , Boring EM
Médias
Bloc trifasciculaire
 thoracotomie
thoracotomie thoracotomie
thoracotomie