Bradycardie – 2 – bloc auriculo-ventriculaire
Le bloc auriculo-ventriculaire est une interruption de la conduction entre le noeud sinusal de Keith et Flack, et le noeud auriculo-ventriculaire d’Aschoff-Tawara. Le blocage peut être supra ou infra-hissien, en fonction de sa position précise dans le noeud auriculo-ventriculaire ou dans le faisceau de His.
Les conditions d’apparition sont très variées : digitaliques, infarctus inférieur à la phase aigue, myocardites, béta-bloquants, inhibiteurs calciques, RAA, … mais certains blocs de conduction sont fonctionnels dans certaines situations (flutter).
Les blocs peuvent être intermittents ou irréversibles.
On en décrit comme le BSA , trois degrés mais qui sont tous décelables sur l’ECG.
Bloc auriculo-ventriculaire du 1er degré
BAV 1 : c’est l’allongement de l’espace PR > 0,20 sec.

allongement de PR
Le 1er degré n’est pas symptômatique quand il est isolé, il ne requiert donc pas de traitement. L’association à des bloc de branche peut créer des blocs trifasciculaires qui eux doivent être appareillés.
Il faut néanmoins éviter les médicaments qui retardent la conduction auriculo-ventriculaire.
Bien que souvent considéré comme bénin le BAV de 1er degré peut dans certaines circonstances devenir symptomatique quand l’allongement du PR est particulièrement long ou prédisposer à un BAV paroxystique, et peut alors faire discuter l’indication d’un pacemaker. Cf ce lien sur le site de l’université du Maryland : https://umem.org/educational_pearls/2229/
Bloc auriculo-ventriculaire du 2d degré
BAV 2 type Mobitz 1 avec périodicité de Luciani-Weckenbach
C’est à dire avec allongement progressif de l’espace PR jusqu’à ce que la conduction ne se fasse plus, on a alors une onde P isolée sans QRS avec une pause. Le rythme reprend avec un PR presque normal, puis réallongement progressif.

allongement progressif de PR jusqu’à P non conduite
Le traitement est celui de la cause, le ralentissement étant moins problématique que pour le type Mobitz 2. Il est rare qu’il évolue vers une forme supérieure.
BAV 2 type Mobitz 2
Mobitz 2 : il n’y a pas de périodicité mais l’onde P ne conduit vers un QRS que dans un nombre donné de fois.
Conduction 2/1 : une onde P conduit, l’onde P d’après ne conduit pas, puis une onde P conduit à nouveau etc.
Conduction 3/1 : une onde P conduit, une 2e ne conduit pas, la 3e non plus, la 4e conduit.
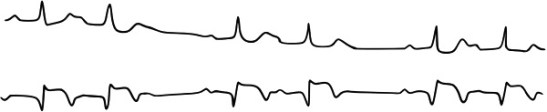
conduction 2/1, sus-décalage de ST et onde Q
Le cas présenté montre en parallèle aVL et aVF, avec une onde P bifide en hypertrophie auriculaire droite, un sous-décalage de ST en aVL et un sus-décalage en aVF avec onde Q témoin d’un infarctus postérieur aigu. La conduction du BAV est en 2 pour 1.
Les BAV Mobitz 2 dans le cadre d’un infarctus postérieur sont de relatif bon pronostic, les autres peuvent évoluer en BAV 3. En cas de bloc infra-hissien il existe un risque élevé de passage en asystolie.
Par la fréquence en 2/1, 3/1, voire plus, ce BAV est en lui-même fortement symptômatique.
On peut utiliser l’atropine IV 0,5 à 1 mg d’abord mais le taux de réponse est faible même en la renouvelant.
En dessous de 40 /min il faut utiliser l’isoprenaline 5 ampoules dans 125 ml de G% à l’abri de la lumière pour remonter la fréquence cardiaque au moins à 60.
En cas de surdosage digitalique, l’isoprenaline est risquée, on placera un entrainement électro-systolique externe en attendant l’implantation d’un pace-maker.
Bloc auriculo-ventriculaire du 3e degré
C’est l’anarchie de conduction entre les ondes P et les complexes QRS, il n’y a plus d’association, on voit des ondes P un peu partout sur le tracé, et des QRS rares souvent élargis correspondant à un rythme d’échappement jonctionnel ou ventriculaire.
La symptômatologie dépend du rythme de remplacement. Les ondes P sont souvent rapides à une fréquence de 100/min mais les QRS apparaissent en fonction de la localisation du centre d’automatisme (secondaire entre 40 et 60/min ou tertiaire < 40).
Les QRS sont fins si le rythme de remplacement est jonctionnel, élargis en blocs de branche s’il est ventriculaire. L’examen attentif de l’ECG permet de faire rapidement la distinction avec une bradycardie sinusale, blocs sino-auriculaires, bradyarythmie et BAV complet avec échappement régulier type jonctionnel.
Les BAV même de haut degré sont rarement très symptômatiques et sources d’Insuffisance cardiaque aiguë ou oedème pulmonaire cardiogénique. Ils occasionnent plutôt des malaises, une asthénie intense à l’effort et des syncopes. Mais ils sont imprévisibles et en cas de QRS larges, peuvent s’arrêter brutalement sans prévenir alors qu’ils semblaient bien tolérés.

BAV 3 avec dissociation compkète P à 80/min et QRS fins par le rythme de remplacement jonctionnel haut au niveau auriculaire à 45/min

BAV du 3e degré à échappement ventriculaire très lent
Le traitement fait directement appel à l’isoprenaline ou l’entraînement électro-systolique (EES). L’atropine est inefficace quand le rythme d’échappement est ventriculaire.
L’isoprenaline n’agit efficacement que sur la fréquence cardiaque et pas sur la pression artérielle. Pour les BAV complets au retentissement hypotensif, on préfèrera un autre sympathomimétique, par exemple la dobutamine IVSE.
Les blocs bien supportés peuvent ne pas être traités mais surveillés en USIC sous scope. Le pacing externe utilisé en préhospitalier pour le transport des BAV complets en choc, est douloureux et nécessite une sédation et doit être remplacé dès que possible. La pose d’une sonde de stimulation par voie transjugulaire est une solution d’attente en attendant l’implantation définitive du pacemaker. Il faut un stimulateur, DDD en cas de bloc sur rythme sinusal, VVI en cas de fibrillation auriculaire.
Les BAV 2 et 3 sont fréquents au cours d’un infarctus du myocarde. Dans l’infarctus postérieur ils sont parfois réversibles spontanément, et sont donc de bon pronostic. Ceux au cours d’un infarctus antérieur ou d’une altération de la valve aortique sont plus rares mais irréversibles et de pronostic défavorable. Le traitement repose alors sur la revascularisation en urgence et le trouble de conduction sera traité uniquement si il persiste.
L’ hyperkaliémie peut occasionner des BAV de tout degré, mais au-delà de > 7 mmol/l, l’aspect ECG est extrèmement perturbé avec des ondes T très pointues en tentes et des élargissement monstrueux de QRS.
Le traitement d’urgence est de faire rentrer le potassium dans les cellules, via du gluconate de calcium IV, une perfusion de bicarbonates de sodium IV, la perfusion combinée d’insuline et de serum glucosé à 10%. Chez les insuffisants rénaux en hyperkaliémie, le seul recours peut être l’hémodialyse en urgence.
Références
Urgences médicales, Axel Ellrodt, éditions Estem
Checklists de médecine – ECG, F;Largiader, O. Wicki, A. Styrm, édictions Thieme Maloine
Blocs de conduction , e-cardiogram
Bradycardie en urgence , Cardiologie Mondor
Médias
unstable bradycardia
 thoracotomie
thoracotomie thoracotomie
thoracotomie