Cysticercose, cénurose, sparganose
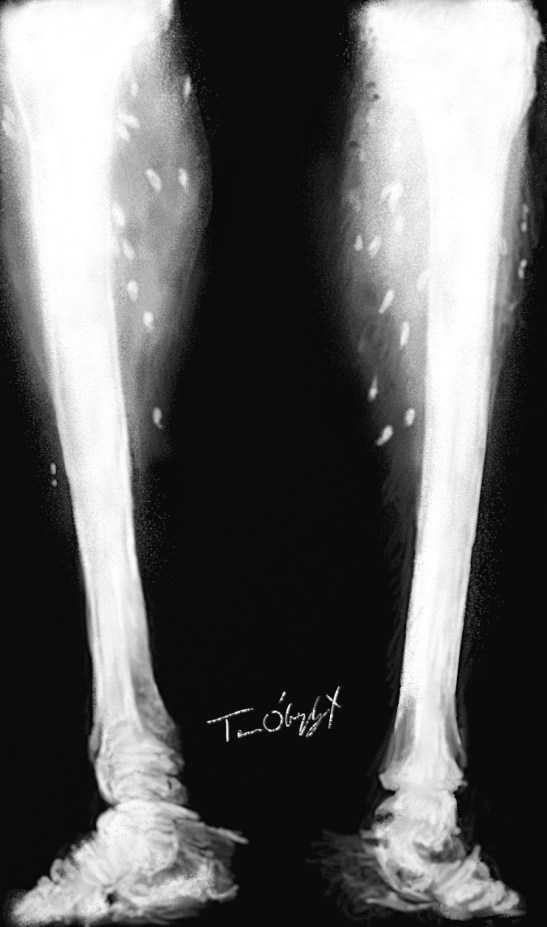
nodules sous-cutanés calcifiés dans les parties molles sur les radiographies des membres inférieurs dans une cysticercose
La cysticercose est dûe à une infection par un cestode (plathelminthes) Taenia solium, taenia du porc (responsable de tableaux digestifs chez l’homme), dans un cas de figure particulier. Il s’agit d’une impasse parasitaire pour ce ver plat, où l’homme est infesté précocément dans le cycle parasitaire.
Epidémiologie
Les Taenia sont des espèces trouvables sous toutes les latitudes mais leur rôle pathogène (bien que fréquent) est lié à des erreurs de consommation alimentaire dans les pays dits favorisés.
En zone tropicale, où les mesures de contrôle alimentaire sont précaires voire inexistantes, les infections parasitaires sont plus fréquentes et des infections «aberrantes» deviennent non exceptionnelles.
C’est le cas de cette maladie. Dans le cycle habituel, des oeufs de Taenia solium sont émis dans le milieu extérieur et ingérés par des porcins. Depuis l’intestin animal les larves migrent dans différents tissus. Dans la contamination alimentaire taeniasique classique, l’homme s’infecte en consommant la viande de porc.
Si l’homme est en contact avec des aliments souillés par les oeufs parasitaires ou de l’eau contaminée, il se comporte comme un hôte intermédiaire à l’instar du porc. L’auto-infestation est possible également. On comprendra aisément le rôle du péril fécal dans ce contexte.
La cysticercose a été éradiquée en Europe, elle est préoccupante en zone tropicale et dans les pays en voie de développement avec une forte prévalence en Amérique centrale et du sud, Afrique subsaharienne, océan Indien, Inde et une partie de l’Asie du sud-est. On peut aussi rencontrer des cas d’importation. Il n’y a pas de préférence d’âge ni de sexe.
Diagnostic
La cysticercose n’est pas un tableau de parasitose digestive puisque le ver n’occupe pas l’intestin de l’hôte. Les manifestations sont fonction des localisations d’impasse parasitaire : système nerveux central, oeil, muscles, tissu sous-cutané.
L’atteinte neurologique est fréquente, on parle de neurocysticercose. Une réaction inflammatoire vise à tuer le parasite dans ses localisations cérébrales et l’évolution favorable va vers la création de kystes calcifiés en général de taille inférieure à 1 cm. Mais ils peuvent être retrouvés dans les ventricules cérébraux et les espaces sous-arachnoïdiens où leur taille peut être beaucoup plus importante. Les présentations peuvent être épileptiques (généralisées, partielles et partielles devenant généralisées) et se produisent en moyenne 7 ans après l’infection, mais parfois beaucoup plus. D’autres signes comportent une hydrocéphalie avec épisodes d’hypertension intracrânienne, une méningo-encéphalite aiguë avec troubles de la conscience, des paralysies des nerfs crâniens voire une hémorragie méningée. Les formes médullaires pures avec paraplégie ou quadriplégie sont exceptionnelles. Quelques formes asymptômatiques ont été décrites.
La cysticercose oculaire atteint le segment postérieur de l’oeil le plus souvent, dans le corps vitré ou la rétine, moins souvent le segment antérieur (exceptionnellement les annexes). Les parasites restent vivants et mouvants, détectables à l’examen ophtalmologique. Les tableaux cliniques sont ceux de baisse d’acuité visuelle par uvéïte ou décollement de rétine, hémorragies rétiniennes, hypertonie oculaire et dégénérescence en cataracte.
La cysticercose musculaire et cutanée n’est pas forcément parlante (myalgies, nodules douloureux), et souvent de découverte fortuite devant des nodules ou des calcifications dans les parties molles sur une radiographie.
Des formes disséminées existent également associant les différents signes précédents.
Diagnostic paraclinique
La numération formule sanguine (NFS) montre une hyperéosinophilie mais pas toujours.
Dans la neurocysticercose, l’examen du liquide céphalo-rachidien est normal ou montre une pléïocytose modérée (avec des éléments lymphoplasmocytaires et parfois réactions à éosinophiles), hyperprotéinorachie et hypoglycorachie.
Les dosages immunologiques dont méthode ELISA et Western blot, recherchent les anticorps dans le sang et le liquide céphalo-rachidien. Mais il y a des réactions croisées avec la bilharziose et l’hydatidose. Les méthodes d’amplification d’ADN par PCR permettent la différenciation entre atteinte à Taenia saginata et solium.
L’échographie oculaire peut permettre de détecter les atteintes rétiniennes.
Ces examens sont d’un accès difficile dans les pays en voie de développement qui souffrent le plus de cette affection.
Les atteintes cutanées asymptômatiques doivent être recherchées car ces lésions sont très accessibles à une biopsie et un examen anatomopathologique pour confirmer le diagnostic. On voit parfois les larves calcifiées dans les tissus mous sur des radiographies du squelette et en échographie.
Le scanner cérébral et l’IRM cérébrale montre des images directes des parasites, fonction de leur stade évolutif : hypodensité arrondie d’1 cm sans paroi et sans oedème quand la larve est vivante ; prise de contraste périphérique avec oedème en phase de sénescence larvaire ; calcifications multiples d’1 mm sans contraste ni oedème quand les larves sont mortes (le processus de calcification prend 3 ans). Ces examens montrent aussi les images indirectes d’hydrocéphalie obstructive et de prise de contraste sous-arachnoïdienne dans les localisations extra-parenchymateuses.
Traitement
Les Taenia sont accessibles aux antiparasitaires mais dans la cysticercose ils sont soit localisés dans des régions sensibles soit susceptibles d’entrainer de grosses réactions inflammatoires lors de leur destruction.
Deux cestocides sont utilisables :
– albendazole Zentel(R) Eskazol(R) : 15 mg/kg/j pendant 8 jours (plus actif et moins onéreux)
– praziquantel Biltricide(R) : 50 mg/kg/j en 2 prises pendant 15 jours.
Les récidives sont possibles nécessitant souvent des cures de 15 jours
Des anticonvulsivants sont utiles en curatif ou préventif en cas de neurocysticercose : phénytoïne ou carbamazépine. Le risque épileptique est le plus élevé au moment de la dégénerescence des kystes.
La corticothérapie à base de prednisolone est souvent associée au début du traitement car la destruction des cestodes peut entrainer une hypertension intra-crânienne. Elle est de toutes façons nécessaires en cas d’encéphalite et de myosite.
Le traitement chirurgical n’est pas obligatoire dans les atteintes parenchymateuses cérébrales car le traitement médical est souvent efficace. Une biopsie stéréotaxique des lésions peut être utile avant traitement.
La chirurgie devient nécessaire en cas de kyste intra-ventriculaire unique et accessible. Les hydrocéphalies peuvent être traitées par dérivation type shunt ventriculo-péritonéal ou -atrial.
L’extirpation chirurgicale des formes oculaires est la rêgle en évitant la rupture des kystes, qui entrainent des réactions importantes au niveau de l’oeil, pouvant aboutir à la cécité. Il est à noter que le praziquantel est contre-indiqué en cas de cysticercose oculaire.
La prévention passe par l’éradication des taenia chez les porteurs, une lutte contre le péril fécal par des mesures d’hygiène individuelle et collective, la consommation de viande de porc systématiquement cuite, le contrôle des élevages porcins avec traitement antiparasitaire des animaux.
Les contrôles sanitaires sont bien évidemment beaucoup plus difficiles à appliquer dans les pays défavorisés.
Cénurose
C’est l’infection rare et accidentelle par un ténia du groupe Multiceps, habituellement parasite du chien. Les herbivores en particulier les moutons constituent des hôtes intermédiaires. L’homme se contamine accidentellement via des aliments souillés par les déjections canines.
La répartition géographique est cosmopolite sauf l’Australie.
Cliniquement on peut observer des nodules sous-cutanés variables pouvant atteindre la taille d’un oeuf de poule faisant croire à un lipome ou un fibrome. Multiceps multiceps et Multiceps brauni peuvent engendrer une cénurose cérébrale donnant des manifestations proches des tumeurs cérébrales : céphalées, déficit focal, crises convulsives.
Le traitement quelle que soit la localisation reste l’exérèse chirurgicale.
Sparganose
Spirometra erinacei ou mansoni est un parasite (apparenté au botriocéphale) du tube digestif des chats et chiens, qui une fois adulte élimine des oeufs dans le milieu extérieur. Ces oeufs en contact avec de l’eau douce émettent une larve ciliée ingérable par des petits crustacés, ensuite consommables par des poissons ou batraciens qui devient alors pathogène. Les prédateurs qui ingèrent ces hôtes intermédiaires se contaminent et peuvent eux aussi être alors consommés par des carnivores qui vont servir d’hôtes définitifs et potentiel vecteurs des oeufs. L’homme se contamine par consommation de viande mal cuite (batracien, serpent aquatique), éventuellement au contact des hôtes intermédiaires mais représente une impasse parasitaire où la larve s’enkyste.
Un des modes de contamination vient de la médecine traditionnelle du sud-est asiatique consistant en l’application d’une grenouille sur une zone enflammée, en particulier en cas de conjonctivite, avec migration larvaire indolore via une plaie pansée «à la grenouille».
Les signes cliniques sont différents en fonction de l’atteinte oculaire ou de l’atteinte par absorption mais l’infection larvaire n’arrive pas à l’état adulte chez l’homme.
Dans le 1er cas après une période d’accalmie de la conjonctivite traitée, surviennent des picotements, une gêne aux mouvements de l’oeil et des troubles de la vision. Une tuméfaction grossissante se forme entrainant soit une exophtalmie si la localisation est orbitaire avec kératoconjonctivite voire ulcère de cornée par impossibilité d’occlusion palpébrale complète. Si la localisation est palpébrale, l’oeil est au contraire fermé par un oedème volumineux et mou, indolore. En cas de localisation sous-conjonctivale, on peut voir un chémosis et des surinfections qui sont redoutables pour la vitalité de l’oeil.
Dans le 2d cas, la migration des larves est douloureuse et se finit par la créations de fausses tumeurs sous-cutanées avec parfois éléphantiasis par destruction des canaux lymphatiques, musculaires, muqueuses (notamment urogénitales) et même dans les séreuses (péritoine et plèvre).
Le traitement est chirurgical, en particulier pour la sparganose oculaire.
Références
Aubry P., Cours sur la cysticercose, Diplôme de médecine tropicale des pays de l’Océan Indien (MAJ 2012)
quelques images sur le même site
Taeniasis et cysticercose, Cours de parasitologie, Université médicale virtuelle francophone, Nantes (2008-2009)
Parasitologie, Epidémiologie, clinique et diagnostic, thérapeutique, Documentation scientifique laboratoires Roland Marie SA
Sparganose, Institut de la francophonie pour la médecine tropicale
Web atlas of medical parasitology



 thoracotomie
thoracotomie thoracotomie
thoracotomie
Super clair ! Merci pour la formation, ça me remotive à aller lire le site médecine tropicale un de ces quatre (sur ma longue todo list ^^)
Awesome blog youu have here